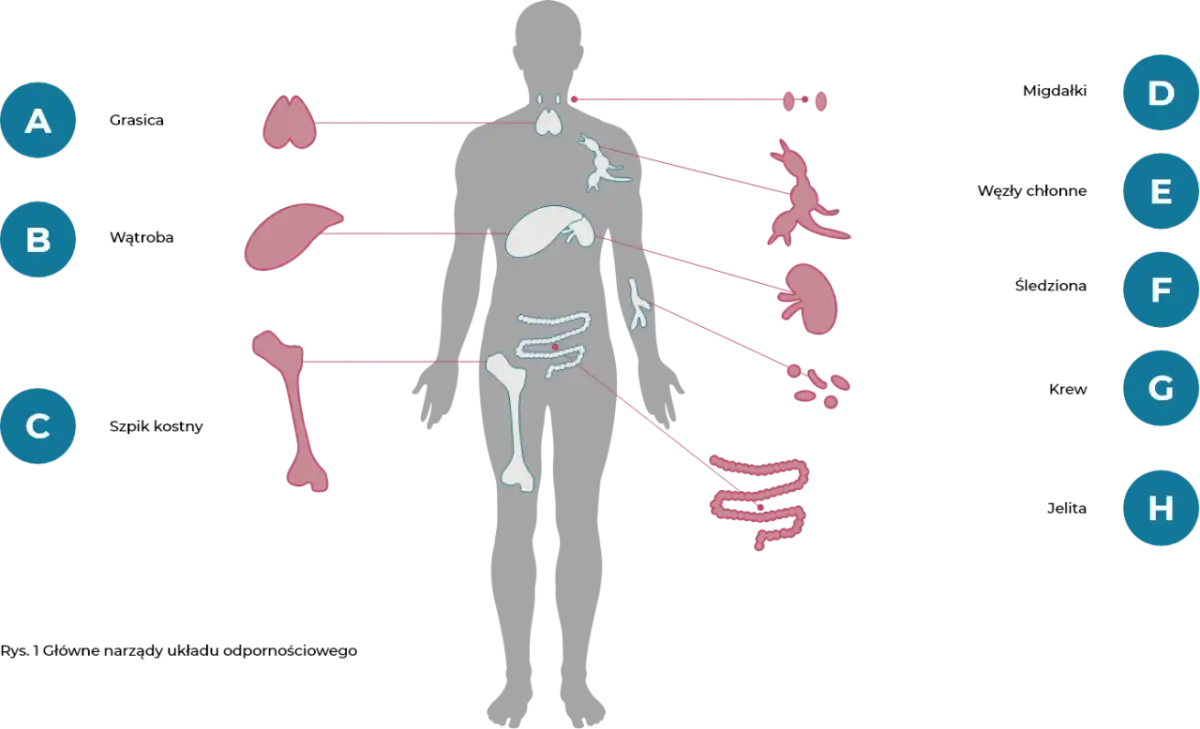
Problemy z odpornością nie zawsze wyglądają tak samo: u jednych organizm atakuje własne tkanki, u innych zbyt słabo broni się przed infekcjami, a u kolejnych reaguje nadmiernie na alergeny. W tym tekście znajdziesz praktyczne omówienie, czym są choroby układu odpornościowego, jakie objawy najczęściej się z nimi wiążą i jakie badania zwykle pomagają ustalić przyczynę. To ważne, bo wiele z tych dolegliwości zaczyna się niepozornie i łatwo je pomylić z przemęczeniem albo zwykłą infekcją.
Najkrótsza droga do zrozumienia problemu
- To nie jedna choroba, lecz kilka różnych mechanizmów: autoagresja, niedobór odporności i nadwrażliwość.
- Najbardziej charakterystyczne sygnały to nawracające infekcje, przewlekłe zmęczenie, stany zapalne, wysypki, bóle stawów i dolegliwości jelitowe.
- Diagnoza opiera się na obrazie klinicznym, a dopiero potem na badaniach krwi i testach ukierunkowanych.
- Jedno dodatnie badanie nie przesądza o rozpoznaniu - liczy się cały zestaw objawów i ich przebieg.
- Leczenie zależy od przyczyny i może obejmować leki immunomodulujące, immunoglobuliny, antybiotyki albo unikanie alergenów.
- Suplementy mają sens pomocniczy, ale nie zastępują diagnostyki ani leczenia prowadzonego przez lekarza.
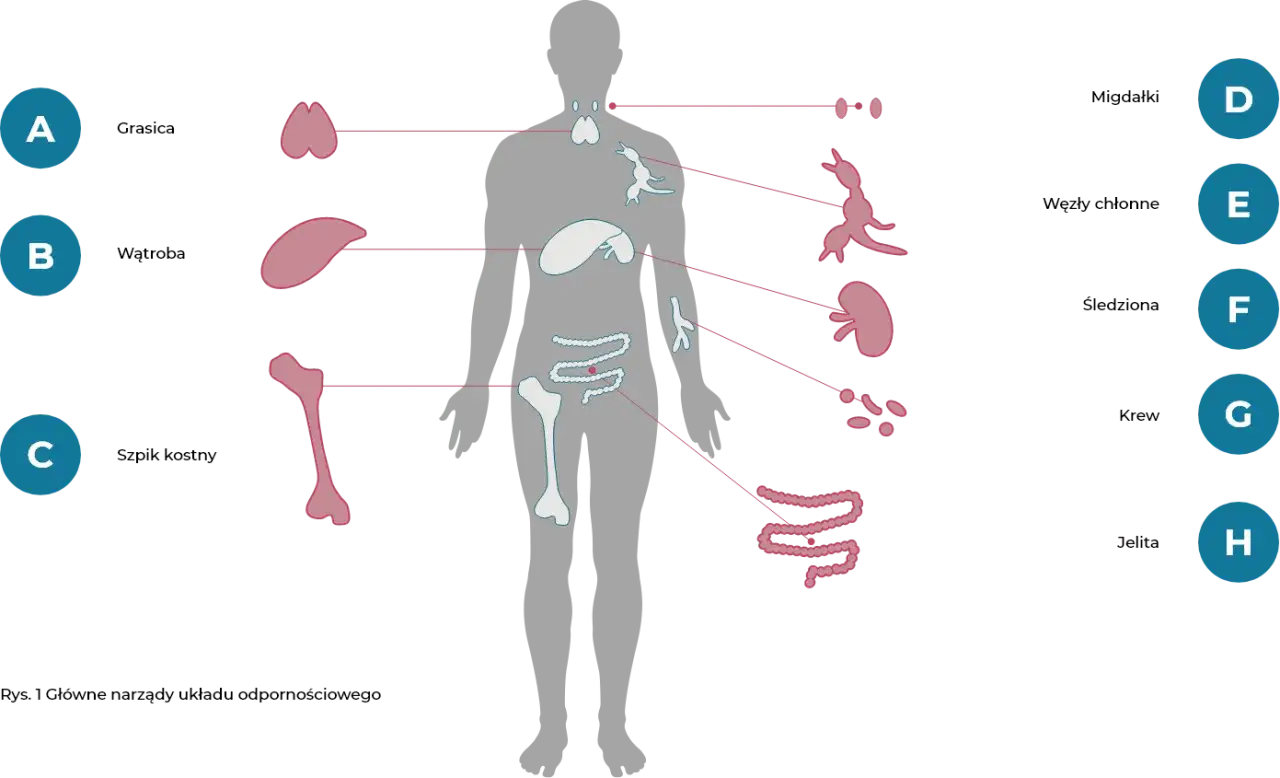
Co naprawdę kryje się pod zaburzeniami odporności
Układ odpornościowy może zawodzić na kilka sposobów. Czasem jest zbyt słaby i nie radzi sobie z drobnoustrojami, czasem reaguje zbyt mocno na nieszkodliwe bodźce, a czasem myli własne komórki z wrogiem i rozpoczyna atak na organizm. W praktyce właśnie te trzy mechanizmy najczęściej stoją za dolegliwościami, które ludzie wrzucają do jednego worka.
Alergia nie jest tym samym co autoimmunologia, ale obie sytuacje wynikają z nieprawidłowej reakcji odporności. Z kolei niedobór odporności może być wrodzony albo nabyty, na przykład po niektórych lekach, w przebiegu przewlekłej choroby lub przy zakażeniu HIV. Dlatego nie warto zgadywać na podstawie jednego objawu - ten sam problem może mieć kilka różnych przyczyn.
| Grupa zaburzeń | Co się dzieje | Przykłady | Na co zwraca uwagę lekarz |
|---|---|---|---|
| Autoimmunologiczne | Odporność atakuje własne tkanki i wywołuje stan zapalny | Hashimoto, toczeń, reumatoidalne zapalenie stawów, celiakia | Zmęczenie, ból stawów, wysypki, anemia, objawy z tarczycy lub jelit |
| Niedobory odporności | Obrona jest za słaba, więc infekcje wracają lub są cięższe niż zwykle | Niedobór IgA, CVID, wrodzone defekty odporności | Nawracające zapalenia zatok, oskrzeli, płuc, infekcje grzybicze, słaba odpowiedź na leczenie |
| Nadwrażliwość alergiczna | Organizm reaguje przesadnie na alergen, który sam w sobie nie jest groźny | Alergiczny nieżyt nosa, astma, pokrzywka, anafilaksja | Sezonowość, kontakt z konkretnym alergenem, świąd, kichanie, duszność |
| Autozapalne i dysregulacyjne | Układ odpornościowy uruchamia nieprawidłowe stany zapalne bez typowego wzorca autoimmunizacji | Rzadkie zespoły autoinflamacyjne | Nawracające gorączki, zapalenia, objawy wielonarządowe |
Objawy, które najczęściej skłaniają do diagnostyki
Najwięcej pomyłek bierze się z dwóch skrajności: z jednej strony wszystko tłumaczy się stresem lub przemęczeniem, z drugiej od razu podejrzewa się „słabą odporność”. W praktyce ważniejszy od pojedynczego objawu jest wzór dolegliwości - to, czy wracają, nasilają się i dotyczą kilku układów jednocześnie.
| Objaw | Co może sugerować | Dlaczego nie warto tego ignorować |
|---|---|---|
| Nawracające infekcje zatok, ucha, oskrzeli lub płuc | Niedobór odporności, czasem problem z przeciwciałami | Jeśli infekcje wracają mimo leczenia, warto sprawdzić, czy organizm prawidłowo wytwarza odpowiedź immunologiczną |
| Przewlekłe zmęczenie, stany podgorączkowe, osłabienie | Stan zapalny, autoimmunologia, anemia, choroba tarczycy | To objawy nieswoiste, ale jeśli utrzymują się tygodniami, wymagają szerszej diagnostyki |
| Bóle i sztywność stawów | Choroba reumatologiczna lub autoimmunologiczna | Poranna sztywność i obrzęk stawów są bardziej niepokojące niż ból po wysiłku |
| Wysypki, nadwrażliwość na słońce, afty | Toczeń, inne choroby autoimmunologiczne, czasem alergia | Skóra bywa pierwszym miejscem, w którym widać problem immunologiczny |
| Biegunki, wzdęcia, spadek masy ciała, niedokrwistość | Celiakia, choroby zapalne jelit, niedobory wchłaniania | Jelita często zdradzają zaburzenia odporności wcześniej niż badania obrazowe |
| Niewyjaśnione siniaki lub częste krwawienia | Zaburzenia płytek, autoimmunizacja, czasem choroba hematologiczna | To objaw, którego nie powinno się odkładać „na później” |
Jak lekarz zwykle szuka przyczyny
W Polsce pierwszy krok najczęściej zaczyna się u lekarza POZ, który zbiera wywiad, zleca podstawowe badania i decyduje, czy potrzebna jest konsultacja immunologa, reumatologa, endokrynologa albo alergologa. Najważniejsze jest nie tylko to, co boli, ale od kiedy, jak często i w jakich sytuacjach objawy wracają.
Wywiad i badanie
- lekarz pyta o częstotliwość infekcji, gorączek, wysypek, bólów stawów i problemów z jelitami,
- sprawdza leki, bo część terapii może osłabiać odporność,
- zwraca uwagę na choroby w rodzinie, bo niektóre zaburzenia mają podłoże genetyczne,
- ocenia skórę, węzły chłonne, śledzionę, gardło, stawy i tarczycę.
Badania, które najczęściej pomagają zawęzić trop
| Badanie | Po co się je robi | Ograniczenie |
|---|---|---|
| Morfologia z rozmazem | Pokazuje m.in. niedokrwistość, nieprawidłowości leukocytów i płytek | Nie wskazuje konkretnej choroby, tylko podpowiada, gdzie szukać dalej |
| CRP i OB | Ocena, czy w organizmie toczy się stan zapalny | To badania nieswoiste - nie mówią, skąd bierze się problem |
| Immunoglobuliny IgG, IgA, IgM | Pomagają wykryć niedobory odporności | Wynik trzeba zestawić z historią infekcji i wiekiem pacjenta |
| ANA, ENA, RF, anty-CCP | Szukanie choroby autoimmunologicznej lub reumatologicznej | Dodatni wynik nie zawsze oznacza chorobę, zwłaszcza bez objawów klinicznych |
| TSH, FT4, przeciwciała tarczycowe | Ocena, czy objawy nie wynikają z autoimmunologicznej choroby tarczycy | Trzeba patrzeć też na objawy i wynik hormonalny, nie tylko na przeciwciała |
| Testy alergiczne i IgE | Wykrywanie nadwrażliwości na alergeny | Nie tłumaczą wszystkich dolegliwości, dlatego nie zastępują pełnej oceny lekarskiej |
| Badania genetyczne lub biopsja | Stosowane w bardziej złożonych lub rzadkich przypadkach | Nie są potrzebne każdemu; zleca się je tylko wtedy, gdy wcześniejsze kroki tego wymagają |
W diagnostyce warto uważać na jedną pułapkę: sama obecność przeciwciał nie przesądza o chorobie. Zdarza się, że wynik jest dodatni, ale nie pasuje do obrazu klinicznego. Dlatego lekarz interpretuje testy razem z objawami, a nie odwrotnie.
Najczęstsze rozpoznania i co je od siebie odróżnia
Gdy ktoś mówi o problemach z odpornością, bardzo często chodzi w praktyce o jedną z trzech grup: chorobę autoimmunologiczną, niedobór odporności albo alergię. Każda z nich wymaga innego podejścia, dlatego warto wiedzieć, czym się różnią, zanim zacznie się szukać „uniwersalnego” rozwiązania.
Autoimmunologia
Tu układ odpornościowy atakuje własne tkanki. Hashimoto zwykle daje spadek energii, senność, suchą skórę i problemy z masą ciała. Reumatoidalne zapalenie stawów najczęściej zaczyna się od porannej sztywności i bólu stawów, a toczeń może objawiać się wysypką, osłabieniem, bólami stawów i różnymi dolegliwościami narządowymi. Celiakia bywa bardziej podstępna, bo nie zawsze daje klasyczne objawy jelitowe - czasem pierwszym sygnałem jest anemia albo przewlekłe zmęczenie.Niedobory odporności
W tej grupie problem jest odwrotny: organizm nie broni się wystarczająco skutecznie. U części osób chodzi o wrodzony defekt, u innych o niedobór wtórny, który pojawia się później. Dobrze znanym przykładem jest niedobór IgA - niektórzy pacjenci nie mają prawie żadnych dolegliwości, a inni zmagają się z infekcjami dróg oddechowych lub przewodu pokarmowego. CVID, czyli powszechny zmienny niedobór odporności, częściej ujawnia się u dorosłych i zwykle wiąże się z nawracającymi zakażeniami oraz potrzebą szerszej diagnostyki immunologicznej.
Przeczytaj również: Stan podgorączkowy - Dlaczego nie mija i co warto sprawdzić?
Nadwrażliwość alergiczna
Alergia potrafi wyglądać banalnie, dopóki objawy nie zaczynają zaburzać codziennego funkcjonowania. Kichanie, wodnisty katar, świąd oczu, pokrzywka czy napady duszności po kontakcie z alergenem sugerują właśnie ten mechanizm. Ważne jest odróżnienie alergii od autoimmunologii, bo leczenie i sensowna profilaktyka są zupełnie inne.
W rzadkich przypadkach lekarz bierze też pod uwagę zaburzenia autoinflamacyjne, czyli takie, w których dominują nawracające epizody zapalenia i gorączki bez typowego obrazu autoimmunizacji. To nie jest pierwszy trop u większości pacjentów, ale bywa istotny, gdy objawy są nietypowe i długo nie układają się w jasny schemat.
Co ma sens w diecie i suplementacji
To temat szczególnie ważny dla osób, które chcą działać mądrze, a nie „na wszelki wypadek”. Przy problemach immunologicznych dieta i suplementy mogą wspierać leczenie, ale nie zastępują go. W praktyce liczy się przede wszystkim regularność, dobre odżywienie i unikanie tego, co wyraźnie szkodzi.
- Białko jest potrzebne do produkcji przeciwciał i regeneracji tkanek, więc zbyt uboga dieta szybko odbija się na odporności.
- Witamina D, żelazo, witamina B12 i cynk mają sens przede wszystkim wtedy, gdy rzeczywiście występuje niedobór albo ryzyko niedoboru.
- W chorobach autoimmunologicznych nie warto „podbijać odporności” w ciemno, bo celem bywa raczej wyciszenie nadmiernej reakcji niż jej stymulacja.
- Przy celiakii podstawą leczenia jest ścisła dieta bezglutenowa, a nie zestaw suplementów.
- Przy leczeniu immunosupresyjnym lub niektórych niedoborach odporności szczepienia i suplementy trzeba omawiać z lekarzem, bo nie każda interwencja jest automatycznie dobrym pomysłem.
- Sen, ruch i redukcja palenia mają zaskakująco duże znaczenie, ale działają najlepiej jako element planu, a nie samodzielna terapia.
W przypadku suplementacji najrozsądniejsze podejście jest zwykle proste: najpierw badania, potem celowany wybór. To szczególnie ważne przy długotrwałych objawach, bo „wzmacniacze odporności” z reklam bardzo często mieszają pojęcia i obiecują więcej, niż naprawdę mogą dać.
Kiedy nie czekać z wizytą
Jeśli infekcje wracają, objawy się mnożą albo codzienne funkcjonowanie wyraźnie się pogarsza, nie ma sensu zwlekać w nadziei, że „samo przejdzie”. Szybka konsultacja ma znaczenie zwłaszcza wtedy, gdy pojawia się kilka z poniższych sygnałów:
- nawracające zapalenia zatok, oskrzeli, płuc lub ucha,
- infekcje, które długo się utrzymują albo wymagają kolejnych antybiotyków,
- gorączki bez jasnej przyczyny, nocne poty, spadek masy ciała,
- silne osłabienie połączone z wysypką, bólem stawów lub obrzękami,
- częste afty, biegunki, krwawienia, siniaki albo nietypowe infekcje grzybicze,
- duszność, ból w klatce piersiowej, omdlenia lub wyraźne pogorszenie stanu ogólnego.
W takich sytuacjach najlepiej zacząć od lekarza rodzinnego, który oceni pilność i dobierze pierwszy zestaw badań. Im lepiej opiszesz przebieg objawów, tym łatwiej będzie odróżnić zwykłą infekcję od problemu immunologicznego, który wymaga szerszego postępowania.