Zaburzenia odżywiania często zaczynają się od pozornie rozsądnych zmian: cięcia kalorii, eliminowania produktów albo ciągłego sprawdzania wagi. Problem pojawia się wtedy, gdy kontrola nad jedzeniem przestaje wspierać zdrowie, a zaczyna wywoływać lęk, poczucie winy i coraz bardziej skrajne zachowania. Ten tekst wyjaśnia, jak rozpoznać sygnały ostrzegawcze, czym różnią się najczęstsze postacie tych zaburzeń i jak podejść do redukcji masy ciała bez wchodzenia w niebezpieczne schematy.
Najważniejsze sygnały ostrzegawcze to kontrola, lęk i coraz sztywniejsze zasady jedzenia
- Szybka utrata masy ciała nie jest jedynym objawem, ale zawsze wymaga uwagi, zwłaszcza gdy towarzyszy jej obsesyjne liczenie, ważenie lub unikanie posiłków z ludźmi.
- Napady objadania się, wymioty, środki przeczyszczające albo kompulsywne ćwiczenia to sygnał, że problem wyszedł poza zwykłą dietę.
- Osoba może wyglądać zdrowo, a mimo to mieć poważne konsekwencje zdrowotne, psychiczne i hormonalne.
- W leczeniu zwykle potrzebne są: lekarz, psychoterapia i wsparcie żywieniowe, a nie kolejna restrykcyjna dieta.
- Przy omdleniach, kołataniu serca, odwodnieniu lub myślach samobójczych potrzebna jest pilna pomoc medyczna.
Kiedy dieta przestaje być dietą
Zdrowe odchudzanie ma jasno określony cel: poprawę zdrowia, samopoczucia lub parametrów medycznych. W praktyce wygląda to jak umiarkowany deficyt kalorii, regularne posiłki i elastyczność, a nie kara za każde odstępstwo. Jeżeli pojawia się lęk przed jedzeniem poza planem, poczucie porażki po jednym „gorszym” posiłku albo chęć nadrabiania wszystkiego głodówką czy treningiem, to znak, że wchodzisz w niebezpieczny obszar.Najczęściej problem zaczyna się od dobrych intencji. Ktoś chce schudnąć „na chwilę”, usuwa kilka produktów, potem dokładnie liczy każdy kęs, aż w końcu jedzenie staje się źródłem napięcia przez cały dzień. Wtedy nie chodzi już o dietę w klasycznym sensie, tylko o kontrolę, która stopniowo przejmuje życie.
- ciągłe ważenie się i sprawdzanie sylwetki w lustrze;
- sztywne zasady typu „po 18 już nie jem” albo „tłuszcz jest zakazany”;
- poczucie winy po normalnym posiłku;
- ukrywanie jedzenia przed innymi;
- nadmierne ćwiczenia „na odkupienie” jedzenia.
Najczęstsze postacie i czym się różnią
Nie każde zaburzenie wygląda tak samo. To ważne, bo wiele osób czeka na „wystarczająco zły” obraz choroby i nie zgłasza się po pomoc, dopóki objawy nie są już bardzo nasilone.
| Postać | Jak zwykle wygląda | Co jest najbardziej charakterystyczne |
|---|---|---|
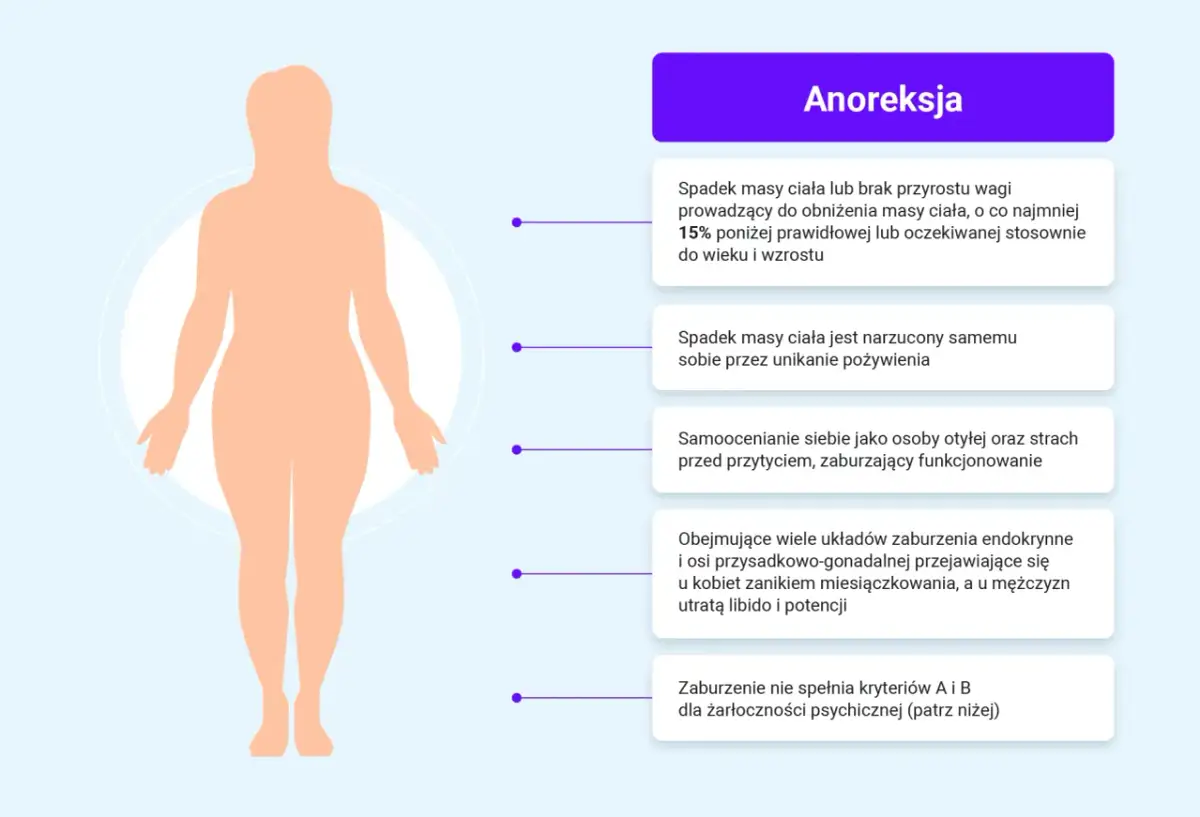
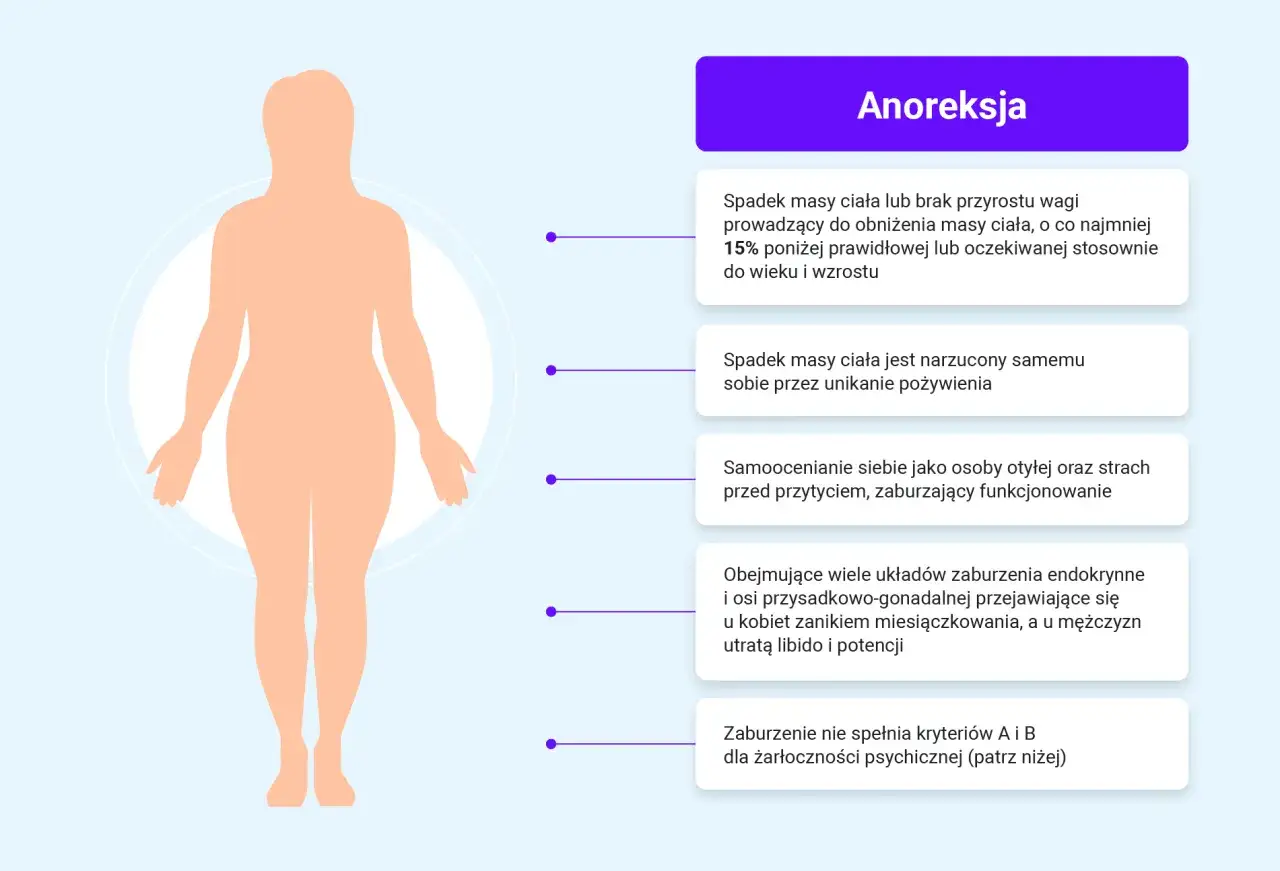
| Anoreksja | Silne ograniczanie jedzenia, lęk przed przytyciem, dążenie do coraz niższej masy ciała | Nie chodzi wyłącznie o wagę, ale o zaburzony obraz ciała i potrzebę kontroli |
| Bulimia | Napady objadania się, po których pojawia się kompensacja | Wymioty, przeczyszczanie albo nadmiar ćwiczeń, często przy masie ciała w normie |
| Napadowe objadanie | Epizody jedzenia dużych ilości w krótkim czasie | Poczucie utraty kontroli i wstydu, bez regularnych zachowań kompensacyjnych |
| ARFID / skrajnie wybiórcze jedzenie | Bardzo wąska lista akceptowanych produktów, unikanie wielu grup żywności | Powodem bywa lęk, wrażliwość sensoryczna albo silne poczucie bezpieczeństwa związane z rutyną, a nie chęć bycia szczupłym |
Warto zapamiętać jedną rzecz: masa ciała nie wystarcza do oceny problemu. Osoba z bulimią albo napadowym objadaniem może mieć prawidłową wagę, a i tak zmagać się z realnym, poważnym zaburzeniem. Z kolei u osób bardzo szczupłych objawy bywają bagatelizowane jako „taka uroda” albo „po prostu pilnuje formy”, co opóźnia pomoc.
Objawy, które widać w ciele i zachowaniu
W codziennym życiu najłatwiej zauważyć zmiany wokół jedzenia, ale choroba szybko odbija się też na ciele i nastroju. Wczesne sygnały bywają subtelne: ktoś częściej odmawia wspólnych posiłków, je bardzo wolno, rozdrabnia jedzenie albo po posiłku natychmiast znika w łazience. Z czasem dochodzą objawy fizyczne, których nie powinno się tłumaczyć samym stresem.
Zmiany w zachowaniu
- unikanie jedzenia przy innych osobach;
- ukrywanie tego, ile naprawdę zostało zjedzone;
- coraz sztywniejsze rytuały wokół posiłków;
- nadmierna aktywność fizyczna, nawet przy zmęczeniu lub chorobie;
- wycofanie społeczne i rozdrażnienie.
Przeczytaj również: Autofagia - Co to jest i czy faktycznie pomaga schudnąć?
Sygnały z ciała
- zawroty głowy, uczucie zimna, osłabienie;
- problemy z koncentracją i pamięcią;
- wzdęcia, zaparcia, bóle brzucha;
- łamliwe włosy, sucha skóra, spadek energii;
- kołatanie serca, omdlenia, zaburzenia miesiączkowania;
- przy wymiotach: podrażnione gardło, szkliwo zębów i nieświeży oddech.
To, że ktoś „jeszcze funkcjonuje”, nie oznacza, że problem jest łagodny. Część osób długo utrzymuje pozory normalności, a organizm i psychika są już mocno przeciążone. Właśnie dlatego tak ważne jest reagowanie na subtelne zmiany, a nie dopiero na skrajne wychudzenie czy omdlenia.
Co zwiększa ryzyko i dlaczego to nie jest kwestia silnej woli
Takie zaburzenia nie biorą się z jednego powodu. Zwykle nakładają się na siebie czynniki biologiczne, psychiczne i środowiskowe: perfekcjonizm, niskie poczucie własnej wartości, presja otoczenia, krytyka wyglądu, trudne doświadczenia życiowe czy obciążenia rodzinne. Najczęściej problem zaczyna się w młodości, ale nie jest wyłącznie sprawą nastolatków.
To istotne, bo z zewnątrz problem bywa oceniany powierzchownie. Ktoś słyszy: „wystarczy jeść normalnie” albo „weź się w garść”. Taki komentarz zwykle nie pomaga, bo sednem nie jest brak wiedzy o jedzeniu, tylko złożona mieszanka lęku, kontroli i napięcia emocjonalnego.
- perfekcjonizm i potrzeba pełnej kontroli;
- krytyka wyglądu w domu, szkole lub pracy;
- trauma, depresja, zaburzenia lękowe, uzależnienia;
- presja szczupłej sylwetki w sporcie, tańcu, modelingu;
- rodzinne wzorce restrykcyjnego podejścia do jedzenia.
Jak odchudzać się bez wchodzenia na śliski grunt
Jeśli celem jest redukcja masy ciała, najbezpieczniejsza droga jest zwykle mniej spektakularna, ale znacznie skuteczniejsza. Najlepiej działa plan, który da się utrzymać miesiącami, a nie przez trzy dni. Zbyt ostra dieta często kończy się odbiciem: napadami jedzenia, frustracją i poczuciem, że „znów się nie udało”.
Przy zdrowej redukcji warto trzymać się kilku zasad. Regularne posiłki stabilizują apetyt, białko i błonnik pomagają utrzymać sytość, a umiarkowany deficyt kalorii chroni przed napędzaniem napadów głodu. Jeśli chcesz schudnąć bez szkody dla psychiki, unikaj podejścia „zakazanej listy”, bo ono zwykle wzmacnia obsesję na punkcie jedzenia.- nie eliminuj całych grup produktów bez medycznego powodu;
- nie głoduj po „gorszym” dniu;
- nie traktuj ruchu jak kary;
- nie oceniaj postępu wyłącznie po wadze;
- jeśli po ograniczeniach pojawia się objadanie, zatrzymaj dietę i skonsultuj plan.
W praktyce większą różnicę robią proste rzeczy niż radykalne eksperymenty: stałe pory jedzenia, rozsądny deficyt, sen, nawodnienie, podstawowa aktywność i cierpliwość. Suplementacja może być potrzebna przy potwierdzonych niedoborach, ale sama nie rozwiąże problemu ani nie zastąpi terapii, gdy jedzenie stało się polem walki.
Jak wygląda pomoc i leczenie
Im wcześniej ktoś zgłosi się po wsparcie, tym lepiej. Pierwszym krokiem zwykle jest rozmowa z lekarzem rodzinnym, pediatrą lub psychiatrą, a potem dopasowanie pomocy do sytuacji. Najczęściej wchodzi w grę psychoterapia, monitorowanie stanu zdrowia i wsparcie żywieniowe. W niektórych przypadkach potrzebna jest też opieka psychiatryczna, a przy dużym wyniszczeniu lub odwodnieniu - leczenie szpitalne.
W praktyce leczenie nie polega na tym, że ktoś dostaje „idealną dietę” i po sprawie. Trzeba odzyskać regularność jedzenia, zmniejszyć lęk wokół posiłków, poprawić obraz ciała i odbudować zaufanie do sygnałów głodu oraz sytości. Jeśli pojawiły się niedobory, to właśnie wtedy lekarz lub dietetyk decyduje, czy potrzebne są badania i ewentualne uzupełnienie składników odżywczych.
Ważne jest też wsparcie otoczenia. Nacisk, kontrolowanie talerza albo komentowanie wyglądu zazwyczaj pogarsza sprawę. Lepiej działa spokojna, konkretna komunikacja: „Widzę, że to Cię męczy. Chcę pomóc i możemy poszukać specjalisty razem”.
Kiedy potrzebna jest pilna pomoc
Niektórych sygnałów nie wolno przeczekać. Jeśli pojawiają się omdlenia, kołatanie serca, wyraźne odwodnienie, szybka utrata masy ciała, uporczywe wymioty, brak możliwości jedzenia lub picia, a także myśli samobójcze, potrzebna jest szybka konsultacja lekarska. Jeśli objawy są ostre, w Polsce dzwoń pod 112 lub jedź na najbliższy SOR. To nie jest moment na czekanie, aż „samo przejdzie”.
Wczesna reakcja ma znaczenie także wtedy, gdy objawy nie wyglądają dramatycznie. Jeśli ktoś żyje od restrykcji do restrykcji, obsesyjnie myśli o jedzeniu i ciele albo po każdym posiłku czuje przymus naprawiania szkód, to już jest wystarczający powód, żeby szukać wsparcia. Taki problem rzadko rozwiązuje się sam, za to dobrze reaguje na mądrą, wcześnie wdrożoną pomoc.